Smärta
A short version of this text has been translated into English and Arabic.
Smärta är ett stort problem för många personer som drabbas av en ryggmärgsskada. Två tredjedelar har ont och de vanligaste smärtproblemen utgörs av överbelastningsproblematik och nervsmärtor till följd av ryggmärgsskadan. Eftersom smärtan kan påverka många delar av vardagen som självständighet, arbete, fritidsaktiviteter, humör, sömn och kognitiva funktioner som minne och koncentrationsförmåga är kunskap om smärta, smärthantering och smärtbehandling viktigt.
Det här avsnittet har fokus på ryggmärgsskaderelaterade nervsmärtor. Vill du läsa mer om prevention och behandling av överbelastningsproblematik kan du göra det under fliken Skuldran och skuldersmärta.
OLIKA TYPER AV SMÄRTA
För att kunna behandla ett smärttillstånd på bästa möjliga sätt är det viktigt att förstå vilken typ av smärta det handlar om och, så långt som det är möjligt, vad som orsakar smärttillståndet. En noggrann anamnes (smärtberättelse) och undersökning är av största vikt och som vårdgivare bör man lägga gott om tid på dessa båda delar i en smärtanalys.
Det är framförallt två typer av smärta som drabbar den som fått en ryggmärgsskada: nociceptiv smärta (på grund av vävnadsskada) och neuropatisk smärta (nervsmärta, på grund av skada på ryggmärg eller andra delar av nervsystemet), se tabellen nedan.
Att avgöra om smärtan är nociceptiv eller neuropatisk kan ofta vara svårt, även för den som är kunnig, särskilt efter en ryggmärgsskada. Smärtanamnesen och den kliniska undersökningen får tillsammans avgöra om smärtan bedöms vara det ena eller andra. Röntgenundersökningar, test av nervledningshastighet och liknande undersökningar kan vara aktuellt vid nytillkomna besvär eller vid misstanke om specifika tillstånd. Det är dessutom ganska vanligt att man har både nociceptiv och neuropatisk smärta samtidigt.
Man kan självklart även få andra typer av smärtproblem som inte alls är relaterade till ryggmärgsskadan och exempel på det är fibromyalgi och irritabel tarm (IBS). Dessa smärttillstånd bedöms vare sig som nociceptiva eller neuropatiska.
Vid okomplicerade smärttillstånd kan det räcka med att träffa en fysioterapeut eller en läkare men vid svåra och mer komplexa smärttillstånd kan det vara fördelaktigt med en så kallad multidisciplinär ansats, det vill säga att man får träffa ett smärtteam bestående av till exempel arbetsterapeut, fysioterapeut, sjuksköterska, kurator/psykolog och läkare. Specialiserad vårdpersonal ökar chansen att smärtan blir rätt klassificerad och att du därmed får korrekt behandling för smärtan. Ett smärtteam kan finnas på din rehabklinik eller i primärvården. Om inte, kan du få en remiss till ett multidisciplinärt smärtteam.
Klassifikation av smärta enligt ISCIP
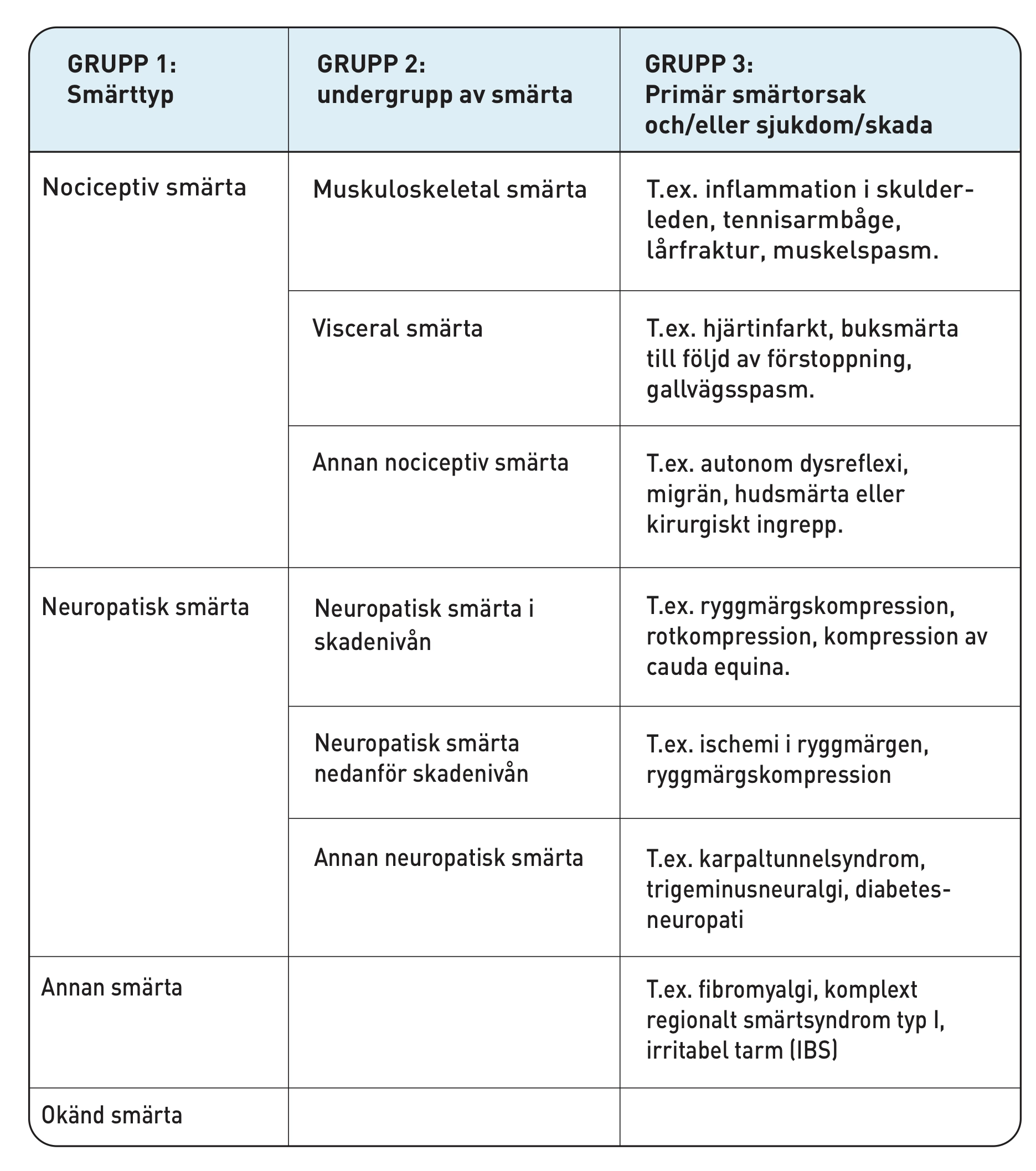
Nociceptiv smärta
Nociceptiv smärta är den smärta som kan uppstå från hud, leder, muskler, senor, ledband och inre organ. Allra vanligast är de muskuloskeletala smärttillstånden som ofta beror på överanvändning av rörelseapparaten. Särskild drabbade strukturer är de runt axelleden och du kan läsa mer om detta under fliken Skuldran och skuldersmärta. Men även smärta till följd av en fraktur, ett sår eller vid spasticitet klassificeras som nociceptiv smärta. Dessa tillstånd kan även temporärt förvärra befintliga neuropatiska smärtor.
Muskuloskeletal smärta
Nociceptiv muskuloskeletal smärta är oftast relaterad till rörelse eller position vilket innebär att smärtan antingen förvärras eller förbättras av ändrad kroppsställning eller av rörelse. Vanligtvis ökar den under dagen i takt med att de smärtande vävnaderna belastas allt mer. Muskler, senor och ledband ömmar vid undersökning och smärtan beskrivs ofta som dov eller molande men alla beskrivningar kan förekomma.
En vanlig orsak till smärta från muskler är ensidigt muskelarbete där musklerna får för lite syre och näring. Andra anledningar är inflammationer i muskelfästen på grund av överbelastning och smärta från leder kan orsakas av artros (nedbrytning av brosk i leder).
Om smärtan lindras av anti-inflammatoriska läkemedel (Iprén, Ibumetin med flera) eller av paracetamol (till exempel Alvedon och Panodil) är sannolikheten stor att smärtan är nociceptiv.
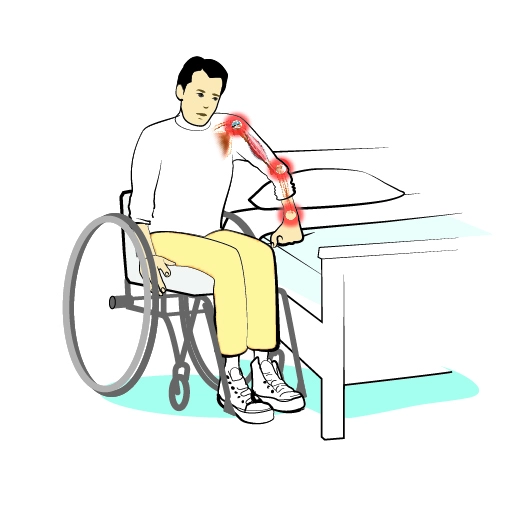
Belastningsrelaterad smärta går oftast att komma tillrätta med, förutsatt att man söker professionell hjälp i tid. Ju längre tid man avvaktar, desto större risk för förändringar i ryggmärg och hjärna (så kallad sensitisering) som gör smärttillståndet mer svårbehandlat. Om du misstänker att din smärta kommer från muskler, senor eller leder tar du kontakt med din fysioterapeut för utredning och behandling.
Vid belastningsrelaterad smärta är grunden att försöka ändra på de rörelser och/eller det statiska muskelarbete som orsakar smärtan, parallellt med att man ökar cirkulationen i de drabbade musklerna. Smärtan kan samtidigt behöva lindras vilket man kan göra med läkemedel (se ovan) eller komplementärmedicinska insatser som TENS-stimulering, akupunktur, laser, stötvåg med mera. Vilken/vilka behandlingar man väljer beror på bland annat på vad smärtan beror på.
Visceral smärta
Nociceptiv smärta kan också komma från de inre organen i bröstkorg, buk och bäcken och benämns då visceral smärta. Den kan vara orelaterad till ryggmärgsskadan och orsakas av till exempel magsår eller gallstenar. Forskning har visat på att upp till en tredjedel av de som har en ryggmärgsskada rapporterar långvariga smärtor eller obehag från buken. En grundlig undersökning för att utreda orsaken bakom besvären är viktigt men dessvärre finner man inte alltid vad som framkallar smärtan och/eller obehaget. Besvären är ofta diffusa och kan till exempel beskrivas som en krampande/åtstramande/kväljande/svidande känsla, som ömhet eller dovt molande. En del upplever även illamående och svettningar.
Besvären kan uppstå och/eller förvärras i samband med förstoppning, urinvägsinfektion, full blåsa eller tarm men ökar även av stress, kyla och nedstämdhet. Ofta lindras besvären av blås- och/eller tarmtömning och varmt väder men det finns också de som blir bättre av att äta, allt beroende på bakomliggande orsak.
De viscerala besvären utvecklas ofta över tid och de kan vara konstanta, men hos de flesta kommer de och går.
Neuropatisk smärta
Neuropatisk smärta eller nervsmärta, är smärta som uppstår vid sjukdom och skada i nervsystemet. Det kan vara i de perifera nerverna, i ryggmärgen eller i hjärnan. Cirka 45% av de som drabbas av en ryggmärgsskada utvecklar neuropatisk smärta i eller nedanför skadenivån. Smärtan sitter i ett område med känselnedsättning/-bortfall. Av de som drabbas av nervsmärtor skattas smärtan ofta som det allra största problemet. Nervsmärtor drabbar inte alla som får en ryggmärgsskada eller annan nervskada och varför vissa utvecklar neuropatisk smärta, medan andra inte gör det vet vi ännu inte. Hur omfattande ryggmärgsskadan är (komplett/inkomplett) har ingen betydelse för hur utbredd och svår smärtan är. Neuropatisk smärta i skadenivån kan bero på skadan i ryggmärgen eller skada på de perifera nerver som går från olika områden i kroppen till ryggmärgen medan smärta nedanför skadenivån beror på skadan i ryggmärgen. Smärta i skadenivån kan (beroende på var skadan sitter) beskrivas som ett band runt bålen men kan också finnas på bara en sida av bålen alternativt i en arm eller i ett ben. Smärta i skadenivån uppstår vanligtvis tidigt efter en traumatisk skada och förhåller sig relativt konstant över tid.
Neuropatisk smärta nedanför skadenivån utvecklas däremot över månader till år och beror på de omställningar som sker framförallt i ryggmärgen, men sannolikt även i hjärnan, till följd av den nervskada man fått. Debut av neuropatiska smärtor senare än 12 månader efter ryggmärgsskadan signalerar att annan bakomliggande orsak kan finnas. Det är då viktigt att överväga vidare utredning.
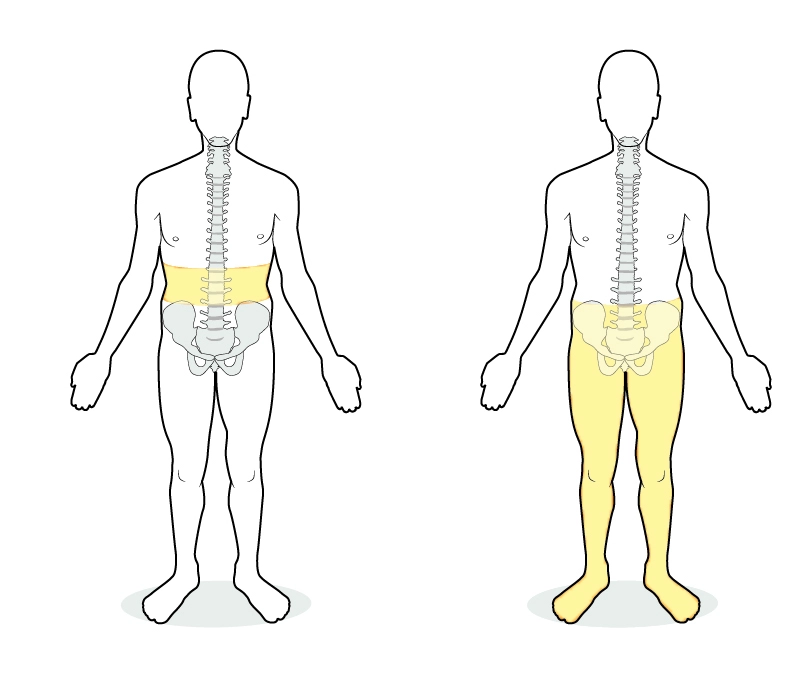
Neuropatisk smärta efter en ryggmärgsskada beskrivs ofta som brännande, stickande, pirrande, skarp, huggande, tryckande eller som elektriska stötar men kan beskrivas på fler sätt. Smärtan kan finnas där konstant eller komma och gå. Det kan också förekomma ökad känslighet för till exempel beröring, kyla eller för smärtsamma retningar. Det innebär i praktiken att till exempel beröringen av kläder eller lakan som normalt inte ger upphov till smärta kan upplevas som smärtsam. Nervskadan kan även ge icke-smärtsamma men obehagliga känselupplevelser som köldsensationer och myrkrypningar.
Karpaltunnelsyndrom
Om man har en ryggmärgsskada och använder sig av rullstol eller går med gånghjälpmedel har man även ökad risk för att utveckla karpaltunnelsyndrom som räknas som en neuropatisk smärta orelaterad till själva ryggmärgsskadan. Karpaltunnelsyndrom innebär en inklämning av medianusnerven i höjd med handleden och beror på att just underarm och handled utsatts för stora påfrestningar. Det blir då en svullnad i området som trycker på nerven. Vid en inklämning kan man uppleva smärta, domningar och känselbortfall i framför allt tumme, pekfinger, långfinger och halva ringfingret. Tillståndet kan även orsaka fumlighet och nedsatt kraft i handen. Besvären är särskilt uttalade på natten. Får man något av dessa besvär rekommenderas att söka hjälp tidigt då detta är en typ av neuropatisk smärta man ofta framgångsrikt kan behandla om man söker i tid.
Behandling av neuropatisk smärta
Behandling av neuropatisk smärta i allmänhet är dessvärre svårt. Till stor del beror detta på att vi har begränsad kunskap om vad som orsakar smärtan. Undantaget är till exempel karpaltunnelsyndrom där behandlingen oftast är framgångsrik. Nattlig handledsskena, antiinflammatorisk medicinering, akupunktur och i sista hand kirurgi brukar kunna ta bort besvären.
När det gäller ryggmärgsskaderelaterad neuropatisk smärta är det smärtlindring som vi eftersträvar med behandlingen då smärtfrihet sällan är möjligt att åstadkomma.
Den största kunskapen kring behandling av neuropatisk smärta finns avseende läkemedelsbehandling, även om det vetenskapliga stödet för läkemedelsbehandling vid just ryggmärgsskaderelaterad neuropatisk smärta är begränsat. Komplementärmedicinska metoder är behandlingar som det finns tillräckligt stöd i vetenskapen för att använda inom den svenska hälso- och sjukvården. Till dessa hör t.ex. fysisk träning och TENS. Dessa metoder används framgångsrikt för att lindra nociceptiva smärttillstånd men kan vara värda att prova även vid neuropatisk smärta om läkemedel inte ger önskad effekt, alternativt om biverkningarna är för omfattande. Det finns inte en given behandling för ryggmärgsskaderelaterad neuropatisk smärta utan ofta får man prova sig fram för att uppnå den optimala smärtlindringen. Ibland behövs flera olika typer av behandling samtidigt. En metod som fungerar bra på vissa personers smärta fungerar inte alls på andra. Likadant är det med läkemedelsbiverkningar; en del får flera, andra inga alls.
Läkemedelsbehandling
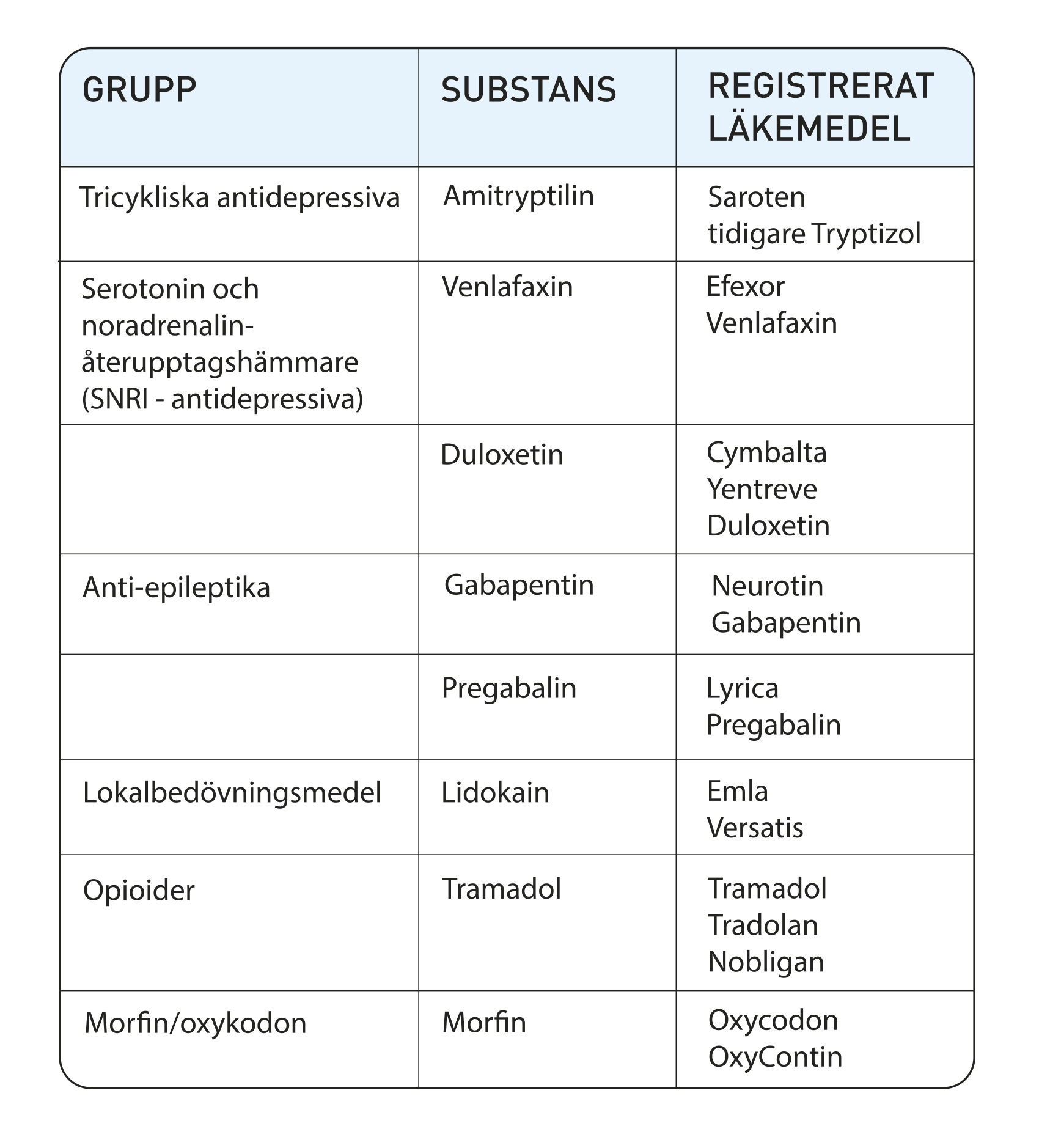
Vanliga läkemedel som anti-inflammatoriska mediciner och paracetamol, som ofta är effektiva vid nociceptiv smärta, ger ingen eller väldigt begränsad effekt på den ryggmärgsskaderelaterade neuropatiska smärtan. För att lindra denna används istället andra läkemedel som i huvudsak utövar sin effekt i det centrala nervsystemet; det vill säga i hjärna och ryggmärg. Man väljer i första hand mellan anti-depressiva och anti-epileptiska läkemedel.
De anti-depressiva läkemedlen förstärker kroppens egna smärthämmande bansystem. Det finns flera grupper av anti-depressiva läkemedel, men alla typer hjälper inte vid neuropatisk smärta. De som vanligtvis används i Sverige är Saroten som tillhör den äldre generationen av anti-depressiva läkemedel och de nyare som Cymbalta och Efexor. Studier har visat att amitryptilin (den verksamma substansen i Saroten) kan lindra ryggmärgsskaderelaterad neuropatisk smärta men effekt har inte visats för läkemedel som Cymbalta. Efexor har inte studerats på ryggmärgsskaderelaterad neuropatisk smärta. Denna kunskap är dock baserad på få och små forskningsstudier.
De anti-epileptiska läkemedlen minskar nervernas överaktivitet och kan därmed lindra neuropatisk smärta. Både Gabapentin/Neurontin och Lyrica har visats kunna lindra ryggmärgsskadelelaterad neuropatisk smärta.
För båda grupperna av läkemedel gäller att de måste sättas in med långsam upptrappning under flera veckor för att minimera biverkningar och maximera effekt. Anti-depressiva läkemedel går att kombinera med anti-epileptiska läkemedel om tillräcklig effekt inte uppstår av endast ett läkemedel. Då effekt och biverkningar skiljer sig mellan olika individer är det viktigt att följa upp och utvärdera behandlingen kontinuerligt.
Opioida läkemedel, det vill säga morfin och morfinliknande läkemedel, kan ha en smärtlindrande effekt vid neuropatisk smärta. Man försöker ändå undvika dessa så långt det går, då de är starkt beroendeframkallande, ger en toleransutveckling (krävs ökning av dosen över tid för att få samma effekt) och är förenade med många biverkningar. De kan användas i kortare perioder eller vid behov men helst inte kontinuerligt.
Den beröringsöverkänslighet (allodyni) som en del drabbas av (framför allt de med inkompletta skador) kan lindras med plåster som innehåller lokalbedövningsmedel (till exempel Emla eller Versatis) förutsatt att det överkänsliga området inte är alltför stort. Ett alternativ till läkemedel vid allodyni i en arm eller ett ben är en så kallad tubigrip (”strumpa på rulle”) som omsluter armen eller benet med ett lätt tryck. På så sätt kan man hämma de nerver som orsakar beröringsöverkänsligheten.
Dessvärre kommer läkemedel endast att halvera smärtintensiteten för cirka en tredjedel. Det kan därför vara av vikt att kombinera läkemedel med andra behandlingar och/eller egenstrategier.
Vanliga läkemedel och dess verksamma substans vid behandling av neuropatisk smärta.
Fysisk träning
Vid långvariga smärttillstånd av nociceptiv karaktär och även för en del andra långvariga smärttillstånd vet vi att fysisk träning kan lindra smärta och ge förbättrad funktion och livskvalitet. Däremot vet vi inte så mycket om effekten av fysisk träning vid neuropatisk smärta. De studier som finns, tillsammans med den kliniska erfarenheten, tyder på att intensiv träning som upprepas 2–3 gånger i veckan faktiskt kan lindra även neuropatisk smärta. Fördelen med fysisk träning är att den inte bara lindrar smärta utan även för med sig andra goda effekter och är utan biverkningar. Däremot kan inte alla träna så hårt att de får en smärtlindring; dels kan detta bero på nivån på skadan, dels på att träningen istället för smärtlindring förvärrar smärtan.
Transkutan elektrisk nervstimulering — TENS
TENS kan ge smärtlindring vid framför allt perifera neuropatiska smärtor men somliga med ryggmärgsskaderelaterad neuropatisk smärta kan också få smärtlindring via en TENS stimulator. Fördelen är att man kan ha en TENS stimulator hemma och behandla sig själv när det passar. Att tänka på är att elektroderna inte får placeras i område med nedsatt känsel. En alternativ elektrodplacering till det smärtande området kan vara paraspinalt precis ovanför skadenivån, i område med god känsel. Med en TENS stimulator kan man behandla både med lågfrekvent (2 Hz) och högfrekvent (80-100 Hz) stimulering där lågfrekvent stimulering är att föredra vid neuropatiska smärtor.
Akupunktur
Akupunktur är ingen given behandling för neuropatisk smärta men det finns personer som får god smärtlindring av metoden. Även här är det viktigt att behandling sker i områden med god känsel och att doseringen är mild — måttlig.
Beteendeinriktad behandling
Kognitiv beteendeterapi (KBT) och Acceptance and Committment Therapy (ACT) är idag självskrivna delar av behandlingen vid långvariga komplexa smärttillstånd som fibromyalgi. KBT och ACT strävar inte primärt efter att lindra smärtan, utan efter att bidra till förbättrade hanteringsstrategier, förbättrad funktion och ökad livskvalitet – trots smärtan. Det är dock inte ovanligt att smärtan minskar i samband med detta. Forskningen har däremot inte visat samma positiva effekt av KBT vid neuropatiska smärttillstånd men bör finnas med som en del i smärtrehabiliteringen.
Vad kan jag göra?
Oavsett de effekter man får av insatta behandlingar handlar det ofta även om att lära sig att leva med den smärta man inte kan lindra. Det är inte lätt och det går inte över en natt men med tiden kan de flesta lära sig att acceptera och leva med eller trots sin smärta. Det kommer fortfarande att kunna finnas dagar då smärtan är övermäktig men de flesta dagar är det du som styr över smärtan och inte tvärtom. Man kan behöva hjälp med att lära sig att leva med sin smärta och det kan man få i ett smärtrehabiliteringsprogram men många lär sig också på egen hand att bemästra sin smärta.
Några strategier som personer med ryggmärgsskaderelaterad neuropatisk smärta själva brukar framhålla som effektiva är:
- Att hitta en balans mellan aktivitet och vila
- Att använda värme i olika former; varma bad, träning i varmvattenbassäng, varma vetekuddar, bastu, varm brasa, underställ m.m. Var dock försiktig med värme på kroppsdelar där du har dålig eller ingen känsel.
- Mentala strategier; mindfulness, meditation och distraktion av något som upplevs lustfyllt som en bra film, musik eller träffa goda vänner. Ett arbete man trivs med i lagom proportioner anser de flesta är positivt för att distrahera smärtan.
- Sex
Forskning pågår
Cannabinoider, som består av flera olika undergrupper, har visat sig kunna ha vissa positiva effekter på spasticitet och neuropatisk smärta vid multipel skleros. Studier har inte entydigt visat att cannabis har effekt på neuropatiska smärtor och i Sverige är läkemedel innehållande cannabis inte godkända på den indikationen.
När det gäller komplementärmedicinska insatser har vissa sjukhus initierat behandling med rTMS – repetitiv transkraniell magnetstimulering för framför allt depression men forskning har också visat att metoden kan lindra bland annat ryggmärgsskaderelaterad neuropatisk smärta.
Behandlingar som spegelterapi, Graded Motor Imagery (GMI) och visuell illusion har alla det gemensamt att man med riktiga eller virtuella rörelser försöker ”lura” hjärnan att tro att den skadade och smärtande kroppsdelen fungerar bra utan att göra ont. På så sätt verkar man kunna påverka hjärnan så att smärtupplevelsen minskar. Behandlingsmetoderna ligger fortfarande i sin linda men flera studier pågår.

Författare: Cecilia Norrbrink
Leg sjukgymnast, docent i rehabiliteringsmedicin
Granskare: Mikael Waller
Specialistläkare i rehabiliteringsmedicin
Datum: 2018-03-09